مجله
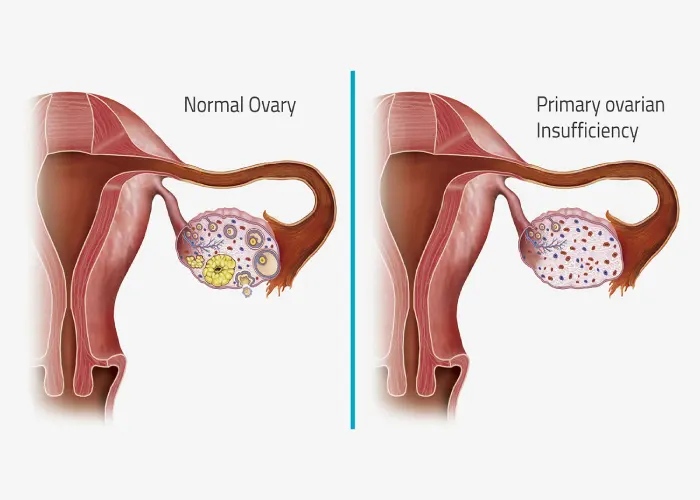
نارسایی تخمدانی اولیه (POF) وضعیتی است که در آن تخمدانها قبل از 40 سالگی عملکرد خود را از دست میدهند. این وضعیت همچنین به عنوان یائسگی زودرس شناخته میشود، اما تفاوتهایی با یائسگی طبیعی دارد. در یائسگی طبیعی، تخمدانها به تدریج در طول سالها تخمکگذاری را متوقف میکنند. این معمولاً بین 45 تا 55 سالگی
نارسایی تخمدانی اولیه (POF) وضعیتی است که در آن تخمدانها قبل از 40 سالگی عملکرد خود را از دست میدهند. این وضعیت همچنین به عنوان یائسگی زودرس شناخته میشود، اما تفاوتهایی با یائسگی طبیعی دارد. در یائسگی طبیعی، تخمدانها به تدریج در طول سالها تخمکگذاری را متوقف میکنند. این معمولاً بین 45 تا 55 سالگی اتفاق میافتد.
علائم نارسایی تخمدانی اولیه
نارسایی تخمدانی اولیه (POF) وضعیتی است که در آن تخمدانها قبل از 40 سالگی عملکرد خود را از دست میدهند. این وضعیت همچنین به عنوان یائسگی زودرس شناخته میشود. علائم POF شبیه به علائم یائسگی است، اما تفاوتهایی نیز وجود دارد.
علائم اولیه POF
- قطع قاعدگی
- مشکل در بارداری
علائم بعدی POF
- گرگرفتگی
- تعریق شبانه
- خشکی واژن
- خشکی چشم
- تحریکپذیری یا مشکل در تمرکز
- کاهش میل جنسی
قطع قاعدگی
اولین و شایعترین علامت POF، قطع قاعدگی است. این میتواند به طور ناگهانی یا تدریجی رخ دهد.
مشکل در بارداری
نارسایی تخمدانی اولیه باعث میشود که تخمدانها به طور منظم تخمکگذاری نکنند. این میتواند باعث مشکل در بارداری شود.
گرگرفتگی
گرگرفتگی احساس گرمای شدید و ناگهانی در صورت، گردن و سینه است. گرگرفتگی یکی از شایعترین علائم POF است.
تعریق شبانه
تعریق شبانه تعریق شدید در طول شب است. این میتواند باعث بیخوابی شود.
خشکی واژن
کاهش سطح استروژن میتواند باعث خشکی واژن شود. این میتواند رابطه جنسی را دردناک کند.
خشکی چشم
کاهش سطح استروژن میتواند باعث خشکی چشم شود. این میتواند باعث تحریک، سوزش و خستگی چشم شود.
تحریکپذیری یا مشکل در تمرکز
کاهش سطح استروژن میتواند باعث تحریکپذیری، اضطراب یا مشکل در تمرکز شود.
کاهش میل جنسی
کاهش سطح استروژن میتواند باعث کاهش میل جنسی شود.
سایر علائم POF عبارتند از:
- خستگی
- افزایش وزن
- افزایش خطر ابتلا به استئوپروز
- افزایش خطر ابتلا به بیماریهای قلبی عروقی
چه زمانی به پزشک مراجعه کنیم؟
اگر مدت سه ماه یا بیشتر پریود نشدهاید، باید به پزشک مراجعه کنید. قطع قاعدگی میتواند دلایل زیادی داشته باشد، از جمله:
بارداری
استرس
تغییر رژیم غذایی یا عادتهای ورزشی
بیماریهای خاص، مانند اختلالات غدد درونریز یا سرطان
حتی اگر برایتان مهم نیست که پریود نمیشوید، بهتر است به پزشک مراجعه کنید تا بفهمید چه عواملی باعث ایجاد تغییر میشود. پایین بودن سطح استروژن میتواند منجر به عوارضی مانند:
استئوپروز
بیماریهای قلبی
تغییر خلق و خو
کاهش میل جنسی
علاوه بر قطع قاعدگی، اگر علائم دیگری مانند موارد زیر را دارید، نیز باید به پزشک مراجعه کنید:
خونریزی غیرطبیعی واژینال
درد یا ناراحتی در ناحیه لگن
تغییرات در میل جنسی
خشکی واژن
علل نارسایی تخمدانی اولیه
علل شناخته شده POF
اختلالات ژنتیکی: برخی از اختلالات ژنتیکی مانند سندرم ترنر و سندرم X شکننده میتوانند باعث POF شوند.
تومورها: تومورهای تخمدان یا هیپوفیز میتوانند عملکرد تخمدانها را مختل کنند.
بیماری های خودایمنی: بیماریهای خودایمنی مانند لوپوس یا سندرم تخمدان پلی کیستیک میتوانند به تخمدانها آسیب برسانند.
عوامل محیطی: قرار گرفتن در معرض برخی مواد شیمیایی یا تابش میتواند خطر ابتلا به POF را افزایش دهد.
علل ناشناخته POF
در حدود 90 درصد موارد، علت POF مشخص نیست. این نوع POF به عنوان ایدیوپاتیک شناخته میشود.
عوارض نارسایی تخمدانی اولیه
ناباروری: زنان مبتلا به POF معمولاً نمیتوانند باردار شوند. در موارد نادر، ممکن است بارداری تا زمان تخلیه تخمکها در تخمدانها امکانپذیر باشد.
پوکی استخوان: هورمون استروژن به حفظ سلامت استخوانها کمک میکند. زنان مبتلا به POF در معرض خطر بیشتری برای ابتلا به پوکی استخوان قرار دارند، که یک بیماری است که باعث میشود استخوانها ضعیف و شکننده شوند.
افسردگی یا اضطراب: زنان مبتلا به POF ممکن است در معرض خطر بیشتری برای ابتلا به افسردگی یا اضطراب قرار داشته باشند. این امر ممکن است به دلیل تغییرات هورمونی یا استرس ناشی از ناباروری یا سایر عوارض POF باشد.
بیماری قلبی: زنان مبتلا به POF در معرض خطر بیشتری برای ابتلا به بیماری قلبی قرار دارند. این امر ممکن است به دلیل تغییرات هورمونی یا سایر عوارض POF باشد.
تشخیص نارسایی تخمدانی اولیه
آزمایشهای خون زیر میتوانند برای تشخیص POF استفاده شوند:
سطح هورمون FSH: در زنان مبتلا به POF، سطح هورمون FSH معمولاً بسیار بالا است.
سطح هورمون استرادیول: در زنان مبتلا به POF، سطح هورمون استرادیول معمولاً بسیار پایین است.
آزمایش کاریوتیپ: این آزمایش میتواند برای بررسی ناهنجاریهای کروموزومی، مانند سندرم ترنر، انجام شود.
سایر آزمایشهای تشخیصی POF
در برخی موارد، پزشک ممکن است آزمایشهای دیگری را نیز برای تشخیص POF توصیه کند، از جمله:
سونوگرافی تخمدانها: این آزمایش میتواند برای بررسی تخمدانها و بررسی وجود فولیکولها انجام شود.
آزمایشهای ژنتیکی: این آزمایشها میتوانند برای بررسی وجود برخی ژنها یا نقایص ژنتیکی که میتوانند باعث POF شوند، انجام شوند.
درمان نارسایی تخمدانی اولیه
هورمون درمانی
هورمون درمانی با جایگزینی استروژن و پروژسترون میتواند به کاهش علائمی مانند گرگرفتگی و خشکی واژن کمک کند. همچنین میتواند به حفظ سلامت استخوانها کمک کند. پزشک به طور معمول استروژن را با هورمون پروژسترون تجویز میکند، به خصوص اگر هنوز رحم دارید. اضافه کردن پروژسترون از پوشش رحم (آندومتر) در برابر تغییرات پیش سرطانی که ممکن است با مصرف استروژن به تنهایی ایجاد شود، محافظت میکند. ترکیبی از هورمونها ممکن است باعث شود که قاعدگی عقب بیفتد، اما عملکرد تخمدان را بازیابی نمیکند. بسته به سلامتی و ترجیح شما، ممکن است تا سن 50 یا 51 سالگی (میانگین سن یائسگی طبیعی) تحت هورمون درمانی قرار بگیرید. در زنان مسن، درمان طولانی مدت استروژن به همراه پروژسترون با افزایش خطر ابتلا به بیماریهای قلبی و عروقی (کاردیوواسکولار) و سرطان پستان مرتبط است. اما در زنان جوان با نارسایی تخمدانی اولیه، فواید هورمون درمانی از خطرات بالقوه آن بالاتر است.
مکملهای کلسیم و ویتامین D
هر دو ماده مغذی برای جلوگیری از پوکی استخوان مهم هستند و ممکن است آنها در رژیم غذایی یا از نور خورشید (ویتامین D) به اندازه کافی دریافت نکنید. پزشک احتمالا قبل از شروع مکملها، آزمایش تراکم استخوان را برای داشتن یک اندازهگیری پایه پیشنهاد میکند. برای زنان در سنین 19 تا 50 سالگی، متخصصان به طور کلی 1000 میلی گرم (میلی گرم) کلسیم در روز را از طریق مواد غذایی یا مکملها توصیه میکنند و این میزان در زنان 51 سال و بالاتر به 1200 میلی گرم در روز افزایش مییابد. دوز مطلوب روزانه ویتامین D هنوز مشخص نیست. نقطه شروع خوب برای بزرگسالان 600 تا 800 واحد بین المللی (IU) در روز، از طریق مواد غذایی یا مکملها است. اگر سطح ویتامین D خون شما پایین باشد، پزشک ممکن است دوزهای بیشتری را پیشنهاد کند.
سایر گزینه های درمانی
در برخی موارد، پزشک ممکن است گزینههای درمانی دیگری را نیز توصیه کند، از جمله:
داروهای ضد استروژن: این داروها میتوانند به جلوگیری از عوارض ناشی از کمبود استروژن مانند استئوپروز کمک کنند.
جراحی: در برخی موارد، جراحی برای برداشتن تخمدانها یا سایر اندامهای مرتبط ممکن است ضروری باشد.
- نظرات ارسال شده توسط شما، پس از تایید توسط مدیران سایت منتشر خواهد شد.
- نظراتی که حاوی تهمت یا افترا باشد منتشر نخواهد شد.
- نظراتی که به غیر از زبان فارسی یا غیر مرتبط با خبر باشد منتشر نخواهد شد.






ارسال نظر شما
مجموع نظرات : 0 در انتظار بررسی : 0 انتشار یافته : 0